АНТИКОАГУЛЯНТЫ. КОМУ ПРИНИМАТЬ ВРЕМЕННО, А КОМУ ПОСТОЯННО?
я расскажу вам здесь о ...
- что такое антикоагулянт
- о гепаринах
- как долго принимают антикоагулянты
- ПОАК и НОАК в чем разница?
- где случаются тромбозы
- о судьбе тромбов и тромбозов
28 лет лечу варикоз и тромбоз вен

Новые оральные антикоагулянты стали использоваться в течение последних примерно 15 лет. Они
выпускаются в виде таблетированных форм. Эффективны не менее препаратов на основе гепарина,
просты в использовании и не требуют контроля параметров крови при их использовании. По
уровню
эффективности и безопасности не хуже гепаринов. Международные названия этих препаратов -
дабигатрана этексилат, ривароксабан и апиксабан. Есть разные дозировки этих лекарств под
разные
случаи лечения и диагностики.
Ну и наконец непрямые антикоагулянты, которые еще можно назвать антивитамином К или
антагонистом
витамина К. Из действующих препаратом в России доступен только варфарин. Одновременно и
международное называние и фирменный препарат. Раньше использовались части, особенно для
длительного использования для вторичной профилактики тромбоза во флебологии, сейчас же
применяются в случае невозможности принимать более современные препараты.
Лекарства типа аспирина, кардиомагнила, клопидогрела которые влияют и на тромбоцитарное
звено
гемостаза, а также тромболитики, которые непосредственно лизируют тромб не относятся к
антикоагулянтам, потому здесь я только упоминаю, что они есть. Флебологу с ними приходится
работать редко.
В случае тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее. В настоящее время предпочтение отдается первичному назначению новых оральных антикоагулянтов в максимальной дозе в первые 7 дней в случае апиксабана или 21 дня в случае ривароксабана. Потом дозу снижают до лечебной. Лечение можно начинать и с гепаринов (НФГ или НМГ), например в случае нахождения пациента в стационаре или тем паче в условиях реанимации. При стабилизации состояния переходят на таблетированные формы антикоагулянтов. При поверхностном венозном тромбозе применение антикоагулянтов, как гепаринового ряда, так и ПОАК показано при умеренном и высоком риске перехода тромба на глубокие вены.
Антикоагулянты в острых неврологических состояниях (инсульт) как правило не используются для лечения именно тромбоза в артериях мозга. Даже в случае ишемического инсульта, когда причиной ишемии является тромб в мозговой артерии. Но в случае тромбоза венозного синуса головного мозга антикоагулянты очень даже показаны сразу при установлении диагноза. В любом случае антикоагулянты могут быть назначены, но не для лечения тромбоза, а как профилактика возникновения тромбов в венах у малоподвижного пациента.
Гепариновые препараты в случае инфаркта миокарда обязательно используются.
В случае артериального тромбоза гепариновые препараты используются во время и после проведения операции по восстановлению артериального кровотока.
В флебологии длительное назначение антикоагулянтов используется в случае рецидивирующего
поверхностного тромбофлебита, особенно в случае онкологического заболевания.
При тромбозе глубоких вен существует целая философия, когда же заканчивать прием
антикоагулянтов, и заканчивать ли ее вообще. Определяющим является не величина тромбоза,
распространение его с эмболией в легочную артерию, не степень поражения и стойкость
последствий,
и даже не реканализация вен или ее отсутствие. Самым важным является причина развития самого
тромбоза. Причины делят на постоянно существующие и временные, а также на большие и малые.
Отдельная статья, когда тромбоз возникает без видимой и определяемой причины. Потому не
стоит
удивляться, если грамотный флеболог у вас начинает выяснять все обстоятельства ранее
возникшего
тромбоза, всю его историю начала. Правильный опрос пациента почти как у следователя в другом
месте, но поверьте, это того стоит. Правильный флеболог не считает, что назначение
антикоагулянта сродни приему витаминов, потому самое важное определить правильный баланс
пользы
для конкретного человека и безопасность длительного приема антикоагулянта опять же у этого
больного с его многими особенностями.
К большим временным факторам возникновения тромбоза относятся: операция под общей анестезией
длительностью более 30 минут, постельный режим в условиях стационара на протяжении больше 2
суток при
остром или хроническом заболевании, травму с переломом, кесарево сечение. В этом случае риск
возникновения тромбоза большой, но риск рецидива менее 3%, что мало. Потому срок
антикоагуляции
должен быть не более 6 месяцев.
К малым временным факторам возникновения тромбоза относят: операция под общей анестезией не
более 30 минут, госпитализация в стационар меньше 3 суток при остром заболевании, терапия
эстрогенами и контрацепция, беременность и послеродовый период, постельный режим амбулаторно
при
остром заболевании меньше 3 суток, повреждение нижней конечности без перелома с ограничением
активности более 3 суток, длительный авиаперелет. В случае возникновения тромбоза во время
беременности и в послеродовом периоде, а также при контрацепции лечение можно завершить. В
остальных случаях продлить при невысоком риске кровотечения.
К малым постоянным факторам относятся: хронические воспалительные заболевания толстой кишки,
аутоимунные болезни, парезы и параличи нижних конечностей, сердечная недостаточность,
ожирение,
нарушение функции почек, семейная история тромбоза, наследственная тромбофилия. Лечение
антикоагулянтами нужно продлить.
К большим постоянным факторам относятся: онкологические болезни, антифосфолипидный синдром.
Риск
рецидива тромбоза более 8%.
И наконец ничем не спровоцированный тромбоз дает большой процент рецидивов - 7-10%. Также
нужно
продлевать терапию антикоагулянтами.
Решать, какие дозу прапарата назначать при продленной терапии обычные или уменьшенные
искусство
флеболога, и одному ему решать это на основе учета других заболеваний и течения болезни.
В неврологии при фибрилляции предсердий и возникновением на ее фоне инсульта показано
длительное
(пожизненное) назначение антикоагулянтов. А также в случае синус тромбоза с тромбофилией.
В кардиологии при неклапанной фибрилляции предсердий будет пожизненное назначение
антикоагулянтов в лечебной дозе, либо сниженная доза ривароксабана даже без наличия
неклапанной
фибрилляции предсердий. В случае кпапанного происхождения вместо ПОАК назначаются антагонист
витамина К.
В сосудистой хирургии использование ривароксабана в сочетании с антиагрегантом в настоящее
время
приветствуется для снижения риска сердечно-сосудистых осложнений и предотвращения
тромботических
событий, в низких дозах.
Как резюме - процесс понимания кому и сколько нужно пить антикоагулянт довольно сложный, и
мне
часто приходится обращаться к нашим клиническим рекомендациям. Всего не упомнишь. Потому,
никакой самостоятельности у пациентов в вопросе продления или окончания терапии не должно
быть.
И ко всему прочему этот вопрос невозможно решить раз и навсегда. Жизнь меняется,
прибавляются
новые болезни и новые факторы, которые могут влиять на развитие тромботического процесса.
Регулярные осмотры такого пациента должны быть обязательными с кратностью 1 раз в полгода -
год.
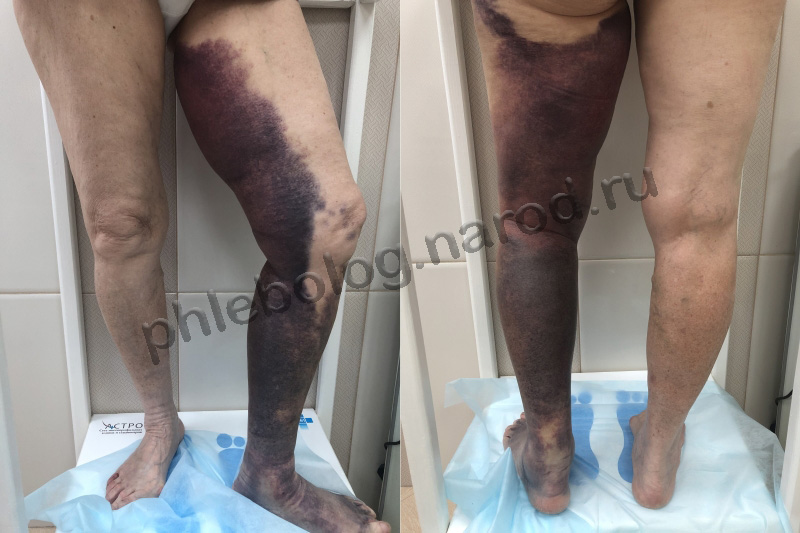

Эти препараты противопоказаны при тяжелых болезнях печени и почек, кровотечениях, варикозном
расширении вен пищевода, недавнем геморрагическом инсульте, повреждении спинного и головного
мозга и операции на них.
И конечно важно учитывать лекарственные взаимодействия между лекарствами. Особенно важно,
когда
есть использование лекарств влияющих на систему цитохрома. Это например противогрибковые
препараты. Не стоит забывать, что очень сильным ингибитором цитохрома является грейпфрут,
или
помело. Благодаря их на сутки обрывается работа цитохрома и повышается концентрация
апиксабана в
крови. Тогда нужно ждать кровотечения или похожих симптомов.
ПОАКи не стоит использовать при антифосфолипидном синдроме, ибо положительно влияя на
венозные
тромбозы, может повышаться вероятность приобретения артериальных тромбозов.